Capsulitis adhesiva / Hombro Congelado
La capsulitis adhesiva primaria u hombro congelado es un proceso caracterizado por pérdida progresiva de la movilidad glenohumeral activa y pasiva, que ocurre hasta en un 5% de la población.
La capsulitis adhesiva primaria u hombro congelado es un proceso caracterizado por pérdida progresiva de la movilidad glenohumeral activa y pasiva, que ocurre hasta en un 5% de la población.
La capsulitis adhesiva primaria u hombro congelado es un proceso caracterizado por pérdida progresiva de la movilidad glenohumeral activa y pasiva acompañada de dolor de hombro. Desde que la describiera en 1872, bajo el nombre de “periartritis escapulohumeral” atribuyéndola a una inflamación de la bursa subacromial, la enfermedad ha recibido múltiples denominaciones y se ha relacionado con el daño de diversas estructuras anatómicas:
La causa subyacente de la capsulitis adhesiva se desconoce, aunque se cree que resulta de una combinación de inflamación sinovial y fibrosis capsular. Una definición de consenso por parte de los miembros de la American Shoulder and Elbow Surgeons en 2011 (2) establece una subclasificación de capsulitis adhesiva en sus formas primaria y secundaria. La capsulitis adhesiva primaria se considera idiopática (de causa desconocida), mientras que la capsulitis adhesiva secundaria está producido por otros procesos conocidos.
El dolor de hombro es frecuente de población general que sufren, anualmente, hasta el 40% de las personas (3). El síndrome subacromial y la capsulitis adhesiva son los diagnósticos más frecuentes en las personas entre 40-60 años. La capsulitis adhesiva idiopática ocurre hasta en el 5% de la población(4). A pesar de esta alta incidencia, el conocimiento sobre su etiología es limitado.
Afecta más a pacientes en la edad media de la vida, con mayor frecuencia en mujeres (70%) que hombres (5). Entre el 20 y el 30% de los pacientes con capsulitis en un hombro acaban desarrollando el mismo proceso en el hombro contralateral, aunque raramente acontece en el mismo hombro dos veces(6). Comorbilidades como la diabetes(7), el hipotiroidismo y la enfermedad de Parkinson se han asociado con la capsulitis, siendo la diabetes la que tiene una asociación más fuerte.

El consenso mayoritario con respecto a la capsulitis adhesiva es que es muy desconocida, en particular en lo que se refiere a su etiología. Los siguientes factores de riesgo se han relacionado con capsulitis adhesiva idiopática: diabetes, hipotiroidismo, enfermedades cardiovasculares, síndrome metabólico, inmovilización tras traumatismos o cirugía, accidentes cerebrovasculares, enfermedades autoinmunes, tratamiento del cáncer de mama(8), índice de Masa Corporal (IMC) bajo (9), antecedentes familiares de capsulitis (9),o con el uso de inhibidores de la proteasa en pacientes HIV (10).
Los pacientes con diabetes mellitus tienen cinco veces más riesgo de capsulitis adhesiva que la población general. La prevalencia de capsulitis en pacientes diabéticos es del 13,4%. No existe una diferencia significativa en la prevalencia de capsulitis entre los pacientes diabéticos que reciben insulina vs. los que reciben otros tratamientos de su diabetes. Inversamente, entre los pacientes con capsulitis adhesiva la prevalencia de diabetes es del 30%(11).
La prevalencia de hipotiroidismo es significativamente más alta en los pacientes con hombro congelado que en los controles. Además, la elevación sérica de la hormona estimulante del tiroides (TSH) se asocia a hombro congelado bilateral y casos más severos de hombro congelado(12).
Parece existir una cierta predisposición genética para la capsulitis adhesiva (13). Algunos estudios en gemelos han demostrado un incremento del riesgo de capsulitis en gemelos homocigotos de dos o tres veces por encima del riesgo esperado (14).
Algunos estudios sugieren una relación entre capsulitis y enfermedad de Dupuytren; ambas comparten ciertas características: depósitos nodulares de colágeno, formación de bandas fibrosantes y contractura articular (15).
La patología discal cervical también se ha relacionado con la capsulitis, especialmente las hernias de disco cervicales (16, 17).
Entre los procesos que pueden producir capsulitis adhesiva secundaria algunos son intrínsecos (enfermedades propias del hombro) y otros son extrínsecos (enfermedades locales de fuera del hombro) o sistémicas (enfermedades que afectan a todo el organismo).
Ejemplos de causas intrínsecas de capsulitis adhesiva secundaria serían:
Ejemplos de causas extrínsecas son aquellos estímulos nociceptivos externos al hombro pero que se reflejan en el hombro como:
Las causas sistémicas serían enfermedades como:
Se han identificado varias estructuras anatómicas que parecen estar implicadas en el desencadenamiento de la capsulitis adhesiva: la bursa subacromial, la cápsula articular, el intervalo rotador, la porción larga de bíceps y el ligamento coracoacromial. Sobre estas estructuras se han demostrado procesos inflamatorios o cicatriciales, y se han identificado marcadores de inflamación y fibrosis:
La mayor parte de los procesos inflamatorios se localizan en la parte anterior del hombro, lo que se correlaciona con las características clínicas de pérdida de rotación externa. Los cambios de fibrosis de la cápsula articular reducen el volumen normal de la cápsula articular (de 28-35 ml en condiciones normales a 5-10 ml en el hombro congelado). El análisis histológico de biopsias de tejido de pacientes con capsulitis adhesivas revela un proceso de inflamación crónica de la cápsula articular. La inflamación y fibrosis capsular de los pacientes con capsulitis adhesiva podría ser la consecuencia de un proceso inflamatorio crónico asociado de bajo grado. La neovascularización está presente en los estadios iniciales de la enfermedad, habitualmente en el intervalo rotador.
Recientemente se ha relacionado el hombro congelado con la bacteria Propionibaterium Acnes, una bacteria Gram positiva anaeróbica aerotolerante difícil de cultivar que es un comensal frecuente en la piel de los hombros y de la región torácica. Puede provocar infecciones cutáneas como acné vulgaris y su papel en infecciones de prótesis de hombro ha sido documentado recientemente. En ocho de 10 biopsias tomadas de artroscopias de pacientes con hombro congelado idiopático en el estadio II, hubo evidencia de P. Acnes(20).
En su descripción inicial sobre cuatro pacientes que padecían hombro congelado, Codman en 1934 describió los síntomas y manifestaciones clínicas del proceso: inicio lento e insidioso – aunque algún traumatismo o sobrecarga puede favorecer su aparición -, dolor próximo a la inserción del deltoides, incapacidad para dormir sobre el hombro afectado, elevación dolorosa e incompleta, así como limitación de la rotación externa, y radiografías normales salvo quizás por cambios leves de osteopenia (Fig 2). Añadió que, aunque la etiología permanecía incierta y el proceso era difícil de tratar, con toda probabilidad se acabaría resolviendo. Codman recomendaba el ingreso hospitalario de los pacientes para tratar el hombro congelado, manteniendo el brazo elevado durante una o dos semanas, Indicando ejercicios pendulares una vez al día.
La capsulitis adhesiva u hombro congelado (frozen shoulder) suele progresar en tres fases:
– Fase inicial inflamatoria (2 a 9 meses): dolor difuso, intenso – especialmente por la noche. Más dolor que rigidez
– Fase intermedia o de (4 a 12 meses): rigidez y restricción importante del rango articular con disminución del dolor (más rigidez que dolor)
– Fase de “deshielo” (thawing), o de resolución: retorno gradual del rango articular y resolución del dolor, siendo la duración media del proceso total de 30 meses.
En la historia clínica, los pacientes suelen relatar un dolor progresivo de hombro sin claro desencadenante traumático, de inicio insidioso. El dolor se manifiesta al realizar movimientos del hombro y también por la noche. El dolor suele ser intenso y limitante(21). En contra de la creencias sobre la resolución espontánea del procedimiento, Shaffer indicaba que el 50% de los pacientes diagnosticados con capsulitis adhesiva seguían teniendo dolor y/o rigidez una media de siete años después del inicio de los síntomas.
En la exploración, es importante evaluar la columna cervical para descartar causas de dolor referido. Hay que evaluar el rango articular activo y pasivo del hombro – en los pacientes con capsulitis adhesiva ambos rangos articulares están limitados. La fuerza suele estar conservada, aunque en presencia de dolor la evaluación de la fuerza no siempre es fiable. La exploración neurovascular distal esta conservada.
La capsulitis adhesiva puede ser infriagnosticada tanto como sobrediagnosticada. Aunque los criterios diagnósticos no están claramente establecidos, el paradigma del proceso es la pérdida significativa de rango articular activo y pasivo, especialmente la rotación externa y la elevación. El beneficio de identificar el proceso en sus fases precoces inflamatorias mediante la exploración clínica dirigida (23) es cada vez más evidente ya que con el tiempo la fibrosis se establece y el curso de la enfermedad se prolonga a pesar del tratamiento.

Aunque la capsulitis adhesiva u hombro congelado es un diagnóstico principalmente clínico en función de los síntomas, historia y exploración, es importante para establecer el diagnóstico descartar otras causas de dolor y rigidez de hombro como roturas del manguito rotador, artritis, derrame, fracturas ocultas, tumores, lesiones del labrum o artrosis.
La radiología simple (radiografías anteroposteriores de hombro en rotación interna y externa y proyección axilar) permite descartar alteraciones óseas como luxación posterior de hombro engranada (como las que pueden ocurrir tras electrocuciones o crisis convulsivas), calcificaciones, o procesos metastásicos. La ecografía puede identificar alteraciones a nivel del intervalo rotador como neovascularización próxima al bíceps en las fases iniciales o engrosamiento del ligamento coracohumeral – esto último también puede ser detectado por la técnica de elastografía mediante ecografía (24).
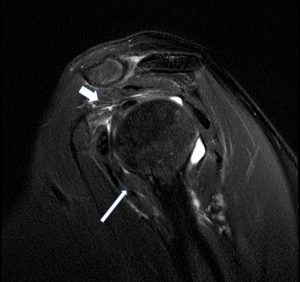
La resonancia magnética se considera el patrón oro de las técnicas de imagen del hombro por su excelente resolución, valoración de partes blandas, resolución multiplanar, así como su naturaleza no invasiva. Se han identificado varios cambios en resonancia magnética de pacientes con capsulitis adhesiva: engrosamiento de la cápsula articular a nivel del receso axilar (Fig 3), obliteración de la grasa subcoracoidea, acortamiento del intervalo rotador, distensión de la bursa subescapular, engrosamiento del ligamento coracohumeral. La resonancia con contraste puede mejorar la valoración del intervalo rotador (25).La resonancia magnética se correlaciona con la situación clínica: la presencia de edema en la cápsula anterior se asocia con pérdida de rotación externa, y el grosor de la cápsula articular en el receso axilar y la altura del receso axilar se correlacionan con la intensidad del dolor (26).
La tomografía de emisión de positrones/ tomografía computarizada (PET/CT) con18 Fluorodeoxiglucosa (18F-FDG PET/CT) permite visualizar cambios inflamatorios en el tejido músculo esquelético; con esta técnica se ha demostrado un incremento de la captación en la región axilar y el intervalo rotador del hombro en pacientes afectados por capsulitis adhesiva (27).
Los estudios analíticos son recomendables para descartar trastornos tiroideos o diabetes. El diagnóstico diferencial incluye el síndrome subacromial, artrosis glenohumeral o acromioclavicular, patología del manguito rotador, tumores o patología discal cervical.
En los años 1940, se aseveraba que el hombro congelado progresaba de forma auto limitada en tres fases: una fase inflamatoria, una fase de rigidez y una fase de resolución que llegaba a ser completa sin tratamiento. Sin embargo, publicaciones más recientes(28) ponen en duda esta teoría de las fases de recuperación que conduce a una resolución completa sin tratamiento del hombro congelado.
Aunque la recuperación espontánea a niveles normales de actividad es posible, y los programas de tratamiento no quirúrgico estándar son una alternativa eficaz a la cirugía en la mayor parte de los casos, la duración media de los síntomas es de hasta 30 meses y los pacientes con factores de riesgo como diabetes mellitus o los que padecen síntomas crónicos o afectación bilateral son más refractarios; estos podrían beneficiarse de cirugía precoz.
Aunque se considera que la capsulitis adhesiva es un proceso auto limitado, muchos pacientes no terminan de recuperar el rango articular completo o pueden tardar mucho tiempo en hacerlo, por lo que es importante explicar al paciente la evidencia actual sobre su proceso y la historia natural del mismo. No existe un consenso cuanto al tratamiento óptimo, aunque se suelen aplicar diferentes modalidades en combinación.
La fisioterapia y osteopatía tienen por objetivo estirar o romper la cápsula articular mediante maniobras de estiramiento. Los ejercicios realizados por el fisioterapeuta pueden ser complementados con ejercicios en casa para estirar la cápsula articular con ejercicios de abducción, rotación externa e interna y flexión.
Las técnicas de movilización articular tienen efectos beneficiosos los pacientes con capsulitis (29) aunque en algunos casos no son bien tolerados por los pacientes debido al dolor, especialmente en la fase inflamatoria. Las medidas de control del dolor con analgésicos, antiinflamatorios o incluso bloqueo del nervio supraescapular (30) pueden facilitar la fisioterapia. La movilización pasiva continua ha demostrado su utilidad en capsulitis adhesiva en pacientes diabéticos (31)
En base a los reconocidos cambios patológicos observados en el hombro congelado, muchas estrategias de tratamiento tienen por objetivo bajar la inflamación y reducir las adherencias. El tratamiento precoz en las fases iniciales parece disminuir el tiempo de recuperación. Las inyecciones de corticoides vienen siendo utilizados desde hace mucho tiempo, aunque existen algunos efectos adversos como dolor, reacciones vasovagales, incremento de los niveles de glucemia o la naturaleza invasiva de la punción pueden limitar su uso.

Las infiltraciones intraarticulares (glenohumerales) con corticoides, asociadas o no a técnicas de hidrodilatación (inyección de volumen adicional para distender la cápsula articular (32, 33)) procuran un alivio significativo de los síntomas durante varias semanas (34-36). Los corticoides son menos eficaces en los pacientes diabéticos y pueden alterar de forma significativa la glucemia por lo que ésta debe ser vigilada durante las primeras horas. Los corticoides también pueden producir interacciones medicamentosas con los antirretrovirales por lo que no deben ser utilizados en pacientes tratados con inhibidores de la proteasa.
Las infiltraciones guiadas por técnicas de imagen como escopia (Fig 4) o ecografía (ultrasonidos), son más precisas (37, 38). No se han demostrado efectos adversos significativos como condrolisis en pacientes tratados con infiltraciones aisladas o intermitentes de corticoides con anestésico local (39). Las infiltraciones intraarticulares de ácido hialurónico, solas o en combinación a otras infiltraciones intraarticulares, no parecen aportar un beneficio adicional (40). El beneficio de las inyecciones intraarticulares aumenta cuando se continúa con tratamiento de fisioterapia tras la infiltración.
Las manipulaciones bajo anestesia pueden funcionar para estirar o romper la cápsula articular (41). El procedimiento debe ser realizado de forma cuidadosa y secuencial ya que existe el riesgo de fractura de húmero o de producir lesiones tendinosas, especialmente cuando la rigidez es excesiva o de larga duración. Es recomendable una sedación adecuada del paciente además de un bloqueo locoregional (plexo interescalénico) para mantener el efecto analgésico en las primeras horas tras el procedimiento. Estando el paciente en decúbito supino, y con la escápula estabilizada con una de las manos del operador, se realiza una movilización progresiva primero en flexión – elevación y aducción seguido por rotaciones en abducción de forma suave y progresiva (Fig 5). Puede sentirse y oírse la rotura o desgarro de la cápsula articular. La posibilidad de lesiones iatrogénicas después de las movilizaciones bajo anestesia han sido documentadas, incluyendo hemartros, lesiones de slap, roturas de espesor parcial del tendón subescapular, defectos osteocondrales y lesiones del labrum (42).
La cirugía se reserva para pacientes con síntomas graves y de más de 10 a 12 meses de duración. La artrolisis artroscópica consiste en liberar fibrosis en el intervalo rotador (Fig 6) y realizar una sección controlada de la cápsula articular circunferencial (360º) o en lugares concretos de la cápsula según los déficits articulares detectados en la exploración física (Fig 7) (43)
Otras opciones como la inyección de colagenasas para producir una lisis de la cápsula articular están siendo investigadas (44)